Aktualności
Baza wiedzy
Zadbaj o siebie

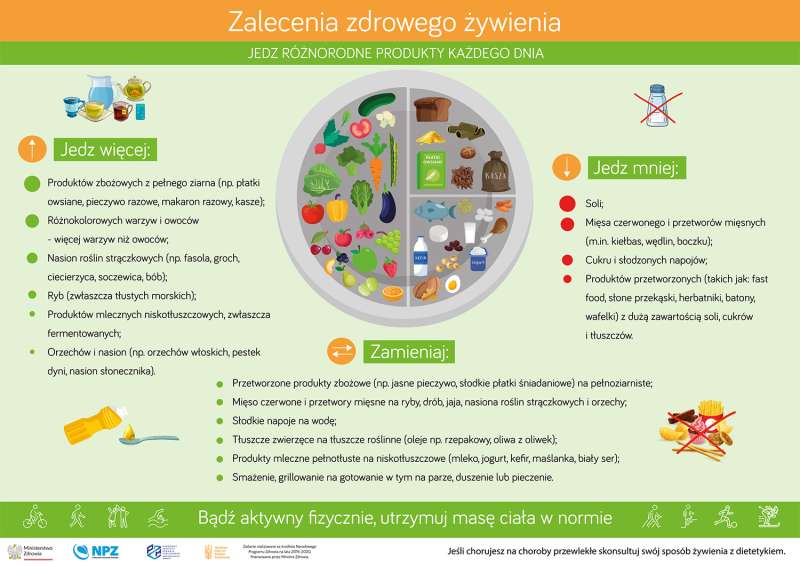
Zalecenia żywieniowe

E-booki

Przepisy

Rodzinna Akcja
– Zdrowa Rywalizacja
Polecane serwisy
Narodowy Instytut Zdrowia Publicznego PZH – Państwowy Instytut Badawczy
Narodowy Instytut Zdrowia Publicznego PZH – Państwowy Instytut Badawczy jest najstarszą instytucją zdrowia publicznego w Polsce. Został powołany do życia 21 listopada 1918 roku, kilka dni po ogłoszeniu niepodległości Polski. Od 2007 roku nosił nazwę Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny (NIZP-PZH), a w lipcu 2021 po zmianie …
Czytaj dalej